
Жмаков Олег Анатольевич
Профессия: Психиатр-нарколог высшей категории
Стаж работы: 30 лет
Место работы: Главный врач клиники "Пульс"
Краткая биография: Жмаков Олег Анатольевич окончил Национальный медицинский университет имени А.А. Богомольца по специальности "Психиатрия". В течение 30 лет он работает с пациентами, страдающими зависимостями, сочетая клинический опыт с современными методами лечения. Автор ряда научных публикаций о наркологии и психиатрии.
🧩 Депрессия + алкоголь? Тревога + зависимость?
Двойной диагноз требует одновременного лечения обоих состояний. Обратитесь к наркологу-психиатру.
📞 Горячая линия: (067) 103-33-53 — анонимно, круглосуточно
🌐 Сайт: narco-help-puls.com
Содержание статьи
- Что такое двойной диагноз и почему он нуждается в особом подходе
- Механизмы связи: как алкоголь и психические расстройства подпитывают друг друга
- Алкоголизм и депрессия: порочный круг отчаяния
- Алкоголизм и тревожные расстройства: ловушка самолечения
- Алкоголизм и ПТСР: травма, ищущая забвение
- Диагностика двойного диагноза: сложности и подходы
- Фармакотерапия: безопасные медикаменты при сочетании зависимости и психического расстройства
- Интегрированная психотерапия: методы, работающие при обоих расстройствах
- Распространены мифы о двойном диагнозе
- Часто задаваемые вопросы о лечении двойного диагноза
Что такое двойной диагноз и почему он нуждается в особом подходе
Определение: больше чем совпадение
Двойной диагноз (англ. dual diagnosis, co-ocurring disorders, коморбидность) — это одновременное наличие у пациента расстройства, связанного с употреблением психоактивных веществ, и одного или нескольких независимых психических расстройств. В контексте алкоголизма наиболее частые «партнеры» — большое депрессивное расстройство, генерализованное тревожное расстройство, паниковое расстройство, социальная фобия и посттравматическое стрессовое расстройство (ПТСР).
Ключевое слово здесь – «независимых». Алкоголь сам по себе вызывает симптомы, имитирующие депрессию и тревогу (алкоголь индуцированные расстройства). Настоящий двойной диагноз означает, что психическое расстройство существует самостоятельно, не является лишь следствием употребления алкоголя, и требует специфического лечения, а не только трезвости.
Масштаб проблемы: поражающая статистика
Двойной диагноз – не редкость, а скорее правило среди пациентов с алкогольной зависимостью. Большое депрессивное расстройство встречается у 30–40% алкозависимых (против 7–8% в общей популяции). Тревожные расстройства – в 20–40% (против 18%). ПТСР – в 15–30% алкозависимых (против 6–8%). Биполярное расстройство – в 5–15% (против 2,5%). Суммарно более чем каждый второй пациент с алкоголизмом имеет клинически значимое сопутствующее психическое расстройство.
Почему последовательное лечение не работает
Традиционный подход «сначала излечи алкоголизм, потом займемся депрессией» (или наоборот) демонстрирует неудовлетворительные результаты. Причина – оба расстройства тесно переплетены и взаимно поддерживают друг друга. Если лечить только алкоголизм, игнорируя депрессию, нелеченная депрессия станет триггером рецидива в течение первых недель-месяцев трезвости. Если лечить только депрессию, игнорируя зависимость, алкоголь будет нейтрализовать действие антидепрессантов и углублять депрессию.
Современный стандарт — интегрированное лечение: одна команда специалистов (нарколог+психиатр/психотерапевт) одновременно работает с обоими расстройствами в рамках единого плана. Исследования показывают, что интегрированный подход обеспечивает на 25–40% лучшие результаты по показателям трезвости и психического здоровья по сравнению с параллельным или последовательным лечением.
Механизмы связи: как алкоголь и психические расстройства подпитывают друг друга
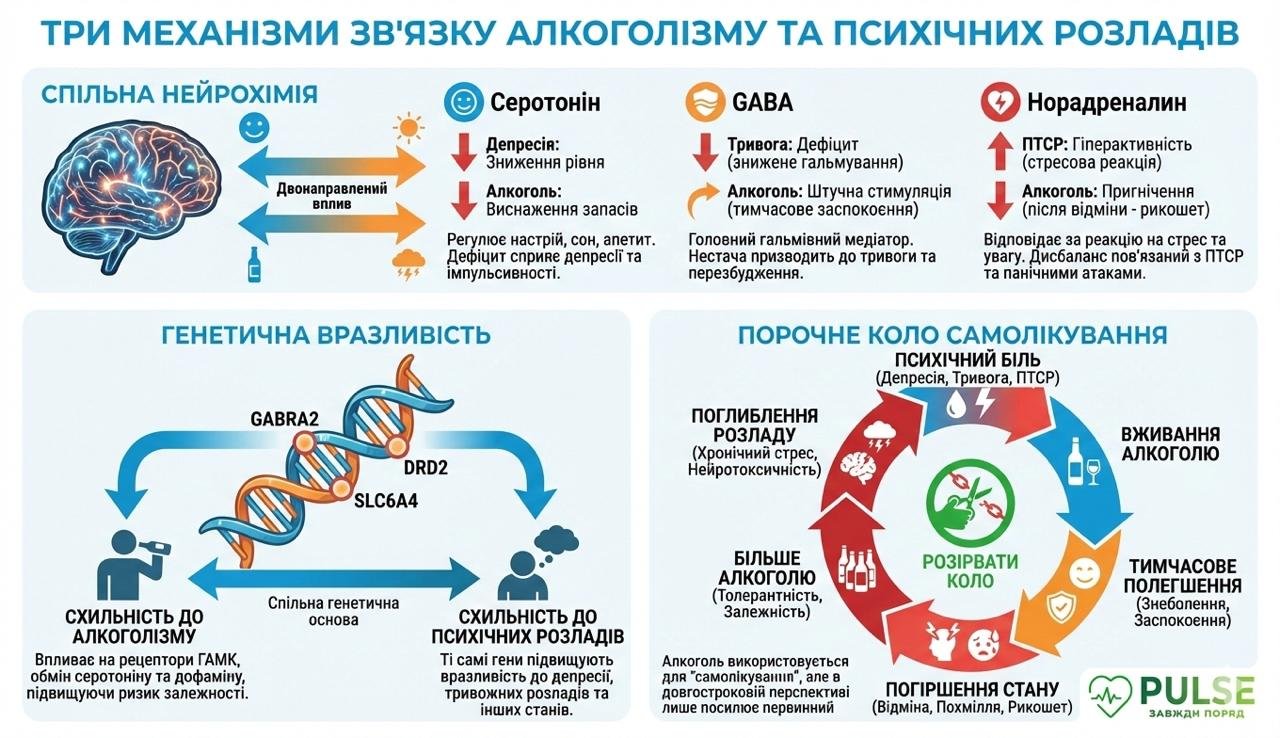
Нейрохимический механизм: общие пути
Алкоголь и основные психические расстройства влияют на одни и те же нейромедиаторные системы мозга, что объясняет как их частое совпадение, так и взаимное усиление. Серотонин – «нейромедиатор настроения» – вовлечен и в депрессию (его дефицит), и в алкогольную зависимость (алкоголь временно повышает его уровень, создавая иллюзию улучшения настроения, но хроническое употребление истощает серотониновые запасы). ГАМК-глутаматный баланс нарушается и при тревожных расстройствах (снижение ГАМК-эргического торможения), и при алкоголизме (алкоголь искусственно усиливает ГАМК). Норадреналин — «гормон бой или беги» — гиперактивен при ПТСР и тревоге, а алкоголь временно его угнетает, создавая ощущение успокоения.
Именно через эти общие пути алкоголь выступает «идеальным самоликом» для психических расстройств — он временно устраняет те симптомы, от которых страдает пациент. Но это химическая иллюзия, которая в долгосрочной перспективе ухудшает каждое из состояний.
Генетическая уязвимость: общая склонность
Исследования близнецов и геномные исследования выявили значительное генетическое сечение между склонностью к алкоголизму и психическим расстройствам. Гены, кодирующие ГАМК-рецепторы (GABRA2), серотониновые транспортеры (SLC6A4), дофаминовые рецепторы (DRD2) и ферменты метаболизма катехоламинов (COMT), влияют на риск как зависимости, так и депрессии/тревоги. Это объясняет, почему в одних семьях алкоголизм и психические расстройства часто «идут рука об руку».
Стресс-диатезная модель: уязвимость + триггер
Современное понимание двойного диагноза базируется на стресс-диатезной модели: генетическая уязвимость (диатез) + стрессовые факторы среды (триггеры) = манифестация обоих расстройств. Детская травма, в частности, является мощным фактором риска развития и ПТСР, и алкоголизма, и депрессии. Исследование ACE (Adverse Childhood Experiences) показало: каждый дополнительный тип детской травмы увеличивает риск алкоголизма на 40% и риск депрессии на 60%.
Алкоголизм и депрессия: порочный круг отчаяния
Два направления связи
Связь между алкоголизмом и депрессией работает по двум направлениям. Депрессия → алкоголизм: человек с депрессией использует алкоголь в качестве «антидепрессанта» — он временно облегчает отчаяние, бессонницу, ангедонию. Равномерно формируется зависимость. Этот путь характерен для 30–40% случаев. Алкоголизм → депрессия: хроническое употребление алкоголя истощает серотонин, повреждает лимбическую систему и префронтальную кору, вызывая депрессивную симптоматику. Этот путь характерен для 40-60% случаев.
В остальных случаях оба расстройства развиваются параллельно под влиянием общих факторов риска (генетика, детская травма, хронический стресс). Независимо от того, что было первым, результат одинаков — два расстройства, взаимно ухудшающие друг друга.
Почему алкоголь усугубляет депрессию
Алкоголь является депрессантом центральной нервной системы – это не метафора, а фармакологический факт. Хроническое употребление снижает уровень серотонина и норадреналина, нарушает циркадные ритмы и архитектуру сна (а нарушение сна — один из самых мощных факторов поддержки депрессии), повышает уровень кортизола (гормона стресса), нарушает нейропластичность — способность мозга формировать новые связки. ответственной за регуляцию эмоций Кроме того, социальные последствия алкоголизма (разрушение отношений, потеря работы, финансовые проблемы, одиночество) сами по себе являются мощными триггерами депрессии.
Суицидальный риск при двойном диагнозе
Сочетание алкоголизма и депрессии критически увеличивает суицидальный риск. Алкоголь снижает контроль импульсов и рациональную оценку ситуации, а депрессия обеспечивает суицидальную идеацию. Исследования показывают, что до 40% завершенных суицидов связано с одновременной наличием алкогольной зависимости и депрессивного расстройства. Именно поэтому при лечении алкогольной зависимости оценка суицидального риска является обязательной частью диагностики.
Алкоголизм и тревожные расстройства: ловушка самолечения
Генерализованное тревожное расстройство (ГТР) и алкоголь
ГТР характеризуется хронической, чрезмерной тревогой по поводу повседневных событий, сопровождающейся мышечным напряжением, беспокойством, нарушениями сна и концентрации. Алкоголь, действуя на ГАМК-рецепторы, дает временный анксиолитический (противовременный) эффект – мышцы расслабляются, тревожные мысли утихают, наступает чувство покоя. Этот механизм делает алкоголь «идеальным» средством самолечения для людей с ГТР.
Однако при хроническом употреблении развивается толерантность (требуется все больше алкоголя для того же эффекта) и ГАМК-рецепторная down-регуляция: мозг уменьшает количество ГАМК-рецепторов, поскольку их искусственно стимулирует алкоголь. В результате без алкоголя тревога становится еще сильнее, чем была до начала употребления — формируется «рикошетная тревога», толкающая в очередную порцию алкоголя.
Паниковое расстройство и социальная фобия
Паниковое расстройство (внезапные приступы невыносимого страха с сердцебиением, удушьем, ощущением «смерти») и социальная фобия (интенсивный страх социальных ситуаций) особенно часто сочетаются с алкоголизмом. У 25% пациентов с паниковым расстройством и до 20% с социальной фобией имеют алкогольную зависимость.
При социальной фобии алкоголь выступает «жидким мужеством» – он снимает скованность, облегчает общение, позволяет «быть собой». Человек быстро учится, что перед любой социальной ситуацией (рабочая встреча, свидание, вечеринка) нужно выпить для смелости. При паниковом расстройстве алкоголь дает ощущение контроля над телом и уменьшает страх ожидания очередной атаки.
Тревога отмены vs тревожное расстройство: как отличить
Критическая диагностическая проблема: тревога является симптомом и острого абстинентного синдрома, и пост-абстинентного синдрома (PAWS), и независимого тревожного расстройства Тревога отмены обычно наиболее интенсивна в первые 3–7 дней, значительно уменьшается в течение 2–4 недель и имеет преимущественно физические проявления (тремор, потливость, тахикардия). PAWS-тревога носит волнообразный характер и уменьшается в течение месяцев. Независимое тревожное расстройство сохраняется стабильно после 4–8 недель трезвости и имеет преимущественно когнитивные проявления (навязчивые тревожные мысли, катастрофизация).
Алкоголизм и ПТСР: травма, ищущая забвение
Распространенность и механизмы связи
Связь между ПТСР и алкоголизмом – одна из сильнейших во всей психиатрической коморбидности. Среди ветеранов боевых действий по ПТСР алкогольная зависимость встречается в 50–75% случаев. Среди жертв сексуального насилия – в 25–40%. Среди переживших аварии, катастрофы и стихийные бедствия – в 20–35%. В условиях вооруженного конфликта в Украине эта проблема приобретает особую остроту.
Механизм связи — «химическая диссоциация»: алкоголь временно угнетает гиперактивность миндалины (центра страха), снижает уровень норадреналина (гормона «бой-или-тикай»), притупляет интенсивность флешбеков и интрузивных воспоминаний, облегчает засыпание и уменьшает кошмар. Для человека с ПТСР алкоголь становится «единственным помогающим» — и зависимость формируется очень быстро.
Почему алкоголь фиксирует ПТСР
Парадокс в том, что алкоголь, временно облегчающий симптомы ПТСР, одновременно исключает возможность выздоровления от него. Для переработки травматических воспоминаний мозга нужна активная работа гиппокампа и префронтальной коры — участков, которые сильнее угнетает алкоголь. Алкоголь блокирует «реконсолидацию памяти» – процесс, из-за которого травматические воспоминания постепенно теряют эмоциональный заряд. Нарушение REM-фазы сна (угнетающего алкоголь) лишает мозг основного механизма эмоциональной обработки событий. Кроме того, алкоголь усиливает диссоциацию и избегающее поведение – стратегии, поддерживающие ПТСР в хроническом состоянии.
В результате человек оказывается в ловушке: алкоголь временно уменьшает симптомы ПТСР, но не позволяет мозгу переработать травму, поэтому ПТСР сохраняется, а тяга к алкоголю растет.
Диагностика двойного диагноза: сложности и подходы
Главная сложность: что первично?
Наибольший диагностический вызов — определить, является ли психическое расстройство самостоятельным (требует отдельного лечения) или индуцированным алкоголем (исчезнет при трезвости). Алкоголь способен вызывать симптомы, полностью имитирующие большое депрессивное расстройство, ГТР, паниковое расстройство и даже психотические состояния. Эти алкоголь-индуцированные расстройства обычно исчезают в течение 2–8 недель трезвости.
Практический алгоритм диагностики, применяемый в клинике «Пульс»: тщательный сбор анамнеза (что появилось первым — алкоголь или психические симптомы?), семейный анамнез (наличие психических расстройств у родственников), детоксикация и период ожидания 4–8 недель трезвости, повторная оценка психического состояния после этого периода, использование стандартизированных диагностических инструментов (PHQ-9 для депрессии, GAD-7 для тревоги, PCL-5 для ПТСР).
Принцип «лечи то, что видишь»
Хотя дифференциальная диагностика важна, на практике врач не может позволить пациенту страдать тяжелой депрессией или ПТСР в течение 8 недель «диагностического ожидания». Поэтому современный подход – «лечи то, что видишь»: если симптомы психического расстройства тяжелы (суицидальные мысли, тяжелая ажитация, психотические проявления) – лечение начинается немедленно, параллельно с детоксикацией. При умеренных симптомах – выжидательная тактика с регулярным мониторингом.
⚕️ Не уверены, нужно ли двойное лечение?
Наши специалисты проведут комплексную оценку: наркологическую и психиатрическую – в одном месте.
Консультация нарколога-психиатра: (067) 103-33-53
Адрес: г. Львов, ул. Гринченко, 5
Фармакотерапия: безопасные медикаменты при сочетании зависимости и психического расстройства
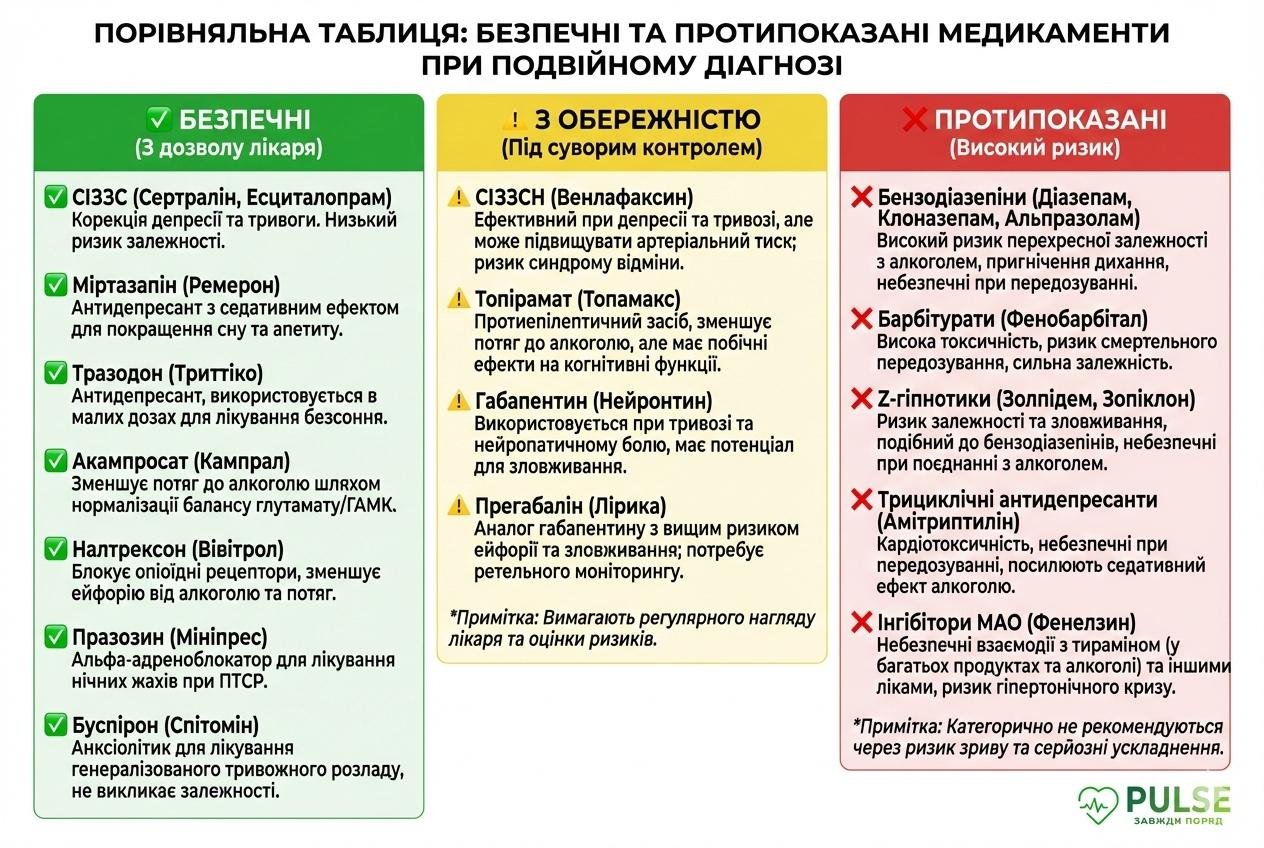
Золотое правило: без бензодиазепинов
Первым и важнейшим условием фармакотерапии двойного диагноза является полное избегание препаратов с аддиктивным потенциалом. Бензодиазепины (диазепам, клоназепам, альпразолам, лоразепам) – стандартные анксиолитики в общей психиатрии – категорически противопоказаны пациентам с алкогольной зависимостью (кроме короткого курса во время острой детоксикации под медицинским контролем). Они действуют на те же ГАМК-рецепторы, что и алкоголь, имеют высокий потенциал перекрестной зависимости и усиливают риск рецидива.
Антидепрессанты при двойном диагнозе
СИОЗС (селективные ингибиторы обратного захвата серотонина) – препараты первого выбора при депрессии и тревоге на фоне алкоголизма. Сертралин (Золофт) имеет самую большую доказательную базу при двойном диагнозе «алкоголизм + депрессия/ПТСР». Эсциталопрам (Ципралекс) хорошо переносится, минимальные лекарственные взаимодействия. Флуоксетин (Прозак) – эффективен при депрессии, но требуется осторожность из-за длительного периода полувыведения.
СИЗОС (ингибиторы обратного захвата серотонина и норадреналина): - используются при тяжелой депрессии, когда СИЗОС недостаточно эффективны, и при сопутствующем болевом синдроме.
Миртазапин – антидепрессант с седативным эффектом, полезный при выраженной бессоннице и пониженном аппетите. Нет аддиктивного потенциала. Однако может усиливать набор веса, что для некоторых пациентов нежелательно.
Антиалкогольные препараты при двойном диагнозе
Налтрексон – блокатор опиоидных рецепторов, уменьшает удовольствие от алкоголя. Эффективен при двойном диагнозе, поскольку одновременно снижает тягу и может улучшать настроение. Однако противопоказан при одновременном приеме опиоидных анальгетиков. Акампросат – нормализует глутаматную систему, уменьшает тягу. Безопасный для печени, что важно при алкогольном поражении. Дополнительно уменьшает проявления пост-абстинентного синдрома (PAWS). Топирамат может быть полезным при коморбидной тревоге, поскольку действует и на ГАМК, и на глутаматную систему.
Специфика фармакотерапии ПТСР при алкоголизме
При ПТСР на фоне алкоголизма стандартные препараты первого выбора – сертралин и пароксетин (оба имеют одобрение FDA для ПТСР). Празозин (альфа-1-адреноблокатор) – эффективен при ночных кошмарах и нарушениях сна, связанных с ПТСР. Нет аддиктивного потенциала и может быть ценным дополнением к основной терапии.
Интегрированная психотерапия: методы, работающие при обоих расстройствах
Когнитивно-поведенческая терапия для двойного диагноза
Когнитивно-поведенческая терапия (КПТ), адаптированная для двойного диагноза, работает одновременно с деструктивными когнитивными схемами, поддерживающими оба расстройства. Терапевт помогает пациенту выявить связь между триггерами (стрессовая ситуация), мыслями («я не справлюсь без алкоголя»), эмоциями (тревога, отчаяние) и поведением (употребление алкоголя). Затем эти связи постепенно перестраиваются: пациент учится распознавать когнитивные искажения, разрабатывает альтернативные стратегии преодоления и практикует в реальных ситуациях.
Исследования показывают, что КПТ для двойного диагноза эффективнее отдельной КПТ для каждого расстройства — поскольку она работает с точками пересечения, где оба расстройства подпитывают друг друга.
Мотивационное интервьюирование (МИ)
Мотивационное интервьюирование – недирективный терапевтический подход, особенно эффективный на начальных этапах лечения двойного диагноза. Он помогает преодолеть амбивалентность – состояние, когда пациент одновременно хочет и не хочет меняться. МИ не давит, не морализует и не убеждает — помогает пациенту самостоятельно найти внутреннюю мотивацию к изменениям.
Диалектическая поведенческая терапия (ДПТ)
ДПТ особенно эффективна при двойном диагнозе с выраженной эмоциональной дисрегуляцией – резкими перепадами настроения, импульсивностью, самоповреждающим поведением. Она обучает четырем основным навыкам: осознанность (mindfulness), толерантность к стрессу, эмоциональная регуляция и эффективное межличностное общение. Эти навыки одинаково полезны как для преодоления тяги к алкоголю, так и для управления тревогой и депрессией.
EMDR при ПТСР и алкоголизме
EMDR (Eye Movement Desensitization and Reprocessing – десенсибилизация и переработка движениями глаз) – золотой стандарт лечения ПТСР. При двойном диагнозе EMDR применяется после стабилизации состояния (завершение детоксикации, базовая трезвость) и позволяет переработать травматические воспоминания, являющиеся триггерами как ПТСР-симптомов, так и употребления алкоголя. Исследования показывают, что успешная обработка травм методом EMDR значительно снижает риск рецидива алкоголизма.
Поэтапная модель интегрированного лечения
1 Стабилизация и детоксикация. Безопасное выведение алкоголя, коррекция витаминных дефицитов, оценка суицидального риска, начало фармакотерапии при тяжелых симптомах психического расстройства.
2 Диагностическая фаза (недели 2-8). Мониторинг психического состояния на фоне трезвости, дифференциальная диагностика (индуцированное vs независимое расстройство), подбор оптимальной медикаментозной комбинации.
3 Активное лечение (месяца 2–6). Интенсивная психотерапия (КПТ, МИ, ДПТ и/или EMDR), коррекция фармакотерапии, работа с триггерами, формирование новых копинг-стратегий.
4 Реабилитация и профилактика рецидива (месяцы 6–24). Реабилитационная программа с поддерживающей терапией, групповая работа, семейная терапия, социальная реинтеграция, стратегии предотвращения рецидива.
5 Длительный мониторинг. Регулярные визиты в нарколог и психиатр/психотерапевт, контроль фармакотерапии, своевременное реагирование на признаки обострения.
Распространены мифы о двойном диагнозе
| Миф | Реальность |
|---|---|
| Миф 1: «Брось пить – и депрессия пройдет сама» | Алкоголиндуцированная депрессия действительно может исчезнуть при трезвости, но независимое депрессивное расстройство — нет. До 40% пациентов с алкоголизмом имеют самостоятельную депрессию, которая требует специфического лечения. Без него нелеченная депрессия становится основным триггером рецидива алкоголизма. |
| Миф 2: «Антидепрессанты и алкоголь – несовместимы в принципе» | СИОЗС (сертралин, эсциталопрам) безопасны даже на начальных этапах лечения, когда пациент еще может иметь срывы. Опасная комбинация – алкоголь с бензодиазепинами, трициклическими антидепрессантами и ингибиторами МАО. Именно поэтому подбор препаратов должен осуществлять врач, знакомый с обоими диагнозами. |
| Миф 3: «Человек просто слабохарактерный — ни депрессии, ни зависимости на самом деле нет» | Оба расстройства имеют четкую нейробиологическую основу: нарушение серотониновой, дофаминовой и ГАМК-систем, структурные изменения в мозге, генетическую предрасположенность. Называть это «слабостью характера» — сродни диабету «недостатком дисциплины». |
| Миф 4: «При ПТСР алкоголь помогает забыть» | Алкоголь не «стирает» травматические воспоминания — он временно угнетает их интенсивность. Одновременно он блокирует процесс переработки травмы, фиксируя ПТСР в хронической форме. После отрезвления флешбеки возвращаются еще интенсивнее. Эффективное лечение ПТСР (EMDR, КПТ) возможно только в трезвости. |
| Миф 5: «Нужно два отдельных врача – нарколог и психиатр» | Раздельное лечение (нарколог по отдельности, психиатр по отдельности) менее эффективно, чем интегрированное. Когда один врач или одна команда лечит оба расстройства, не возникает конфликтов в назначениях и терапия учитывает взаимодействие обоих состояний. Интегрированный подход дает на 25–40% лучшие результаты. |
| Миф 6: «Если после реабилитации вернулась тревога – значит, лечение не помогло» | Тревога может быть проявлением PAWS (пост-абстинентного синдрома), обострением сопутствующего тревожного расстройства или реакцией на стресс новой трезвой жизни. Это не провал лечения – это сигнал для коррекции терапии. Важно связаться с врачом и обсудить стратегию, а не возвращаться к алкоголю. |
| Миф 7: «Двойной диагноз – это приговор, вылечиться невозможно» | Двойной диагноз — это хроническое состояние, требующее длительного ведения, но подвергающееся успешному лечению. Исследования показывают, что при интегрированном подходе 40-60% пациентов достигают стойкой ремиссии обоих расстройств. Ключ – правильное лечение, терпение и длительная поддержка. |
Часто задаваемые вопросы о лечении двойного диагноза
Что такое двойной диагноз в наркологии?
Двойной диагноз — одновременное наличие у пациента расстройства, связанного с употреблением психоактивных веществ (алкоголизм, наркомания), и независимого психического расстройства (депрессия, тревожное расстройство, ПТСР, биполярное расстройство). Оба состояния взаимно ухудшают друг друга и требуют одновременного интегрированного лечения.
Может ли депрессия быть причиной алкоголизма?
Да, депрессия является одним из основных факторов риска развития алкогольной зависимости. До 40% людей с депрессией употребляют алкоголь как способ самолечения – он временно облегчает отчаяние, бессонницу и тревогу. Однако алкоголь является депрессантом ЦНС и в долгосрочной перспективе углубляет депрессию, создавая порочный круг.
Безопасно ли принимать антидепрессанты при алкоголизме?
Некоторые антидепрессанты безопасны и эффективны при двойном диагнозе, другие категорически противопоказаны. СИЗОС (сертралин, эсциталопрам) считаются самым безопасным выбором. Трициклические антидепрессанты и ингибиторы МАО опасны из-за взаимодействия с алкоголем. Назначение должен производить только врач, знающий об обеих диагнозах.
Что лечить сначала – алкоголизм или депрессию?
Современный стандарт — одновременное интегрированное лечение обоих расстройств. Последовательный подход (сначала одно, потом другое) неэффективен: нелеченная депрессия провоцирует рецидив алкоголизма, а активное употребление алкоголя сводит на нет эффект антидепрессантов. Первым шагом всегда является детоксикация, а параллельно начинается лечение психического расстройства.
Как связаны ПТСР и алкоголизм?
Связь очень сильная: до 50–75% ветеранов боевых действий и 25–40% жертв насилия с ПТСР имеют алкогольную зависимость. Алкоголь используется для подавления флешбеков, ночных кошмаров и гипервозбудимости. Однако он нарушает обработку травматических воспоминаний и не позволяет мозгу «переработать» травму, фиксируя ПТСР в хронической форме.
Какие психотерапевтические методы наиболее эффективны при двойном диагнозе?
Наибольшую доказательную базу имеют: когнитивно-поведенческая терапия (КПТ), адаптированная для двойного диагноза — работает одновременно с деструктивным мышлением по поводу обоих расстройств; мотивационное интервьюирование; диалектическая поведенческая терапия (ДПТ) – особенно при эмоциональной дисрегуляции; EMDR (десенсибилизация и переработка движениями глаз) – при ПТСР.
Почему лечение двойного диагноза у разных врачей неэффективно?
При раздельном лечении (нарколог по отдельности, психиатр по отдельности) возникают конфликты: психиатр может назначить бензодиазепины, противопоказанные при зависимости; нарколог может игнорировать депрессию, считая ее только следствием алкоголизма. Интегрированный подход — когда одна команда лечит оба расстройства — дает гораздо лучшие результаты.
Исчезнет ли тревога, если просто бросить пить?
Частично так: алкоголь индуцированная тревога уменьшается в течение 4-8 недель трезвости. Но если у пациента есть независимое тревожное расстройство, которое предшествовало алкоголизму или имеет генетическую основу, он будет сохраняться и нуждаться в специфическом лечении. Поэтому важна диагностика после 4-8 недель трезвости.
Какие препараты категорически противопоказаны при двойном диагнозе?
Категорически противопоказаны при алкогольной зависимости: бензодиазепины (диазепам, клоназепам, альпразолам) – высокий риск перекрестной зависимости; барбитураты; Z-гипнотики (золпидем, зопиклон) – риск злоупотребления. Также осторожность нужна с прегабалином и габапентином в высоких дозах – у них тоже есть потенциал злоупотребления.
Сколько времени потребуется для лечения двойного диагноза?
Лечение двойного диагноза – длительный процесс. Активная фаза (детоксикация, стабилизация, подбор медикаментов, интенсивная психотерапия) занимает 3-6 месяцев. Поддерживающая терапия – от 12 до 24 месяцев. Некоторые пациенты нуждаются в пожизненной поддерживающей фармакотерапии, особенно при тяжелых формах депрессии или ПТСР.
Первые шаги к интегрированному лечению
Если вы подозреваете у себя или близкого человека двойной диагноз – алкогольная зависимость в сочетании с депрессией, тревогой или ПТСР – важнейший шаг – обратиться к специалистам, имеющим опыт интегрированного лечения обоих расстройств. Лечение только зависимости или психического расстройства отдельно имеет значительно более низкую эффективность и более высокий риск рецидива.
Наркологическая клиника «Пульс» во Львове предлагает интегрированный подход к двойному диагнозу: наша команда объединяет опыт наркологии и психиатрии, что позволяет одновременно работать с обоими расстройствами в рамках единого плана лечения. Мы используем современные медикаменты с доказанной безопасностью при зависимости и доказательные психотерапевтические методы – КПТ, мотивационное интервьюирование, ДПТ и EMDR.
Обратитесь к консультации. Телефон: +380 67 103 33 53. Прием ведется каждый день, включая выходные. Конфиденциальность гарантирована.
Материал носит исключительно информационный характер и не заменяет консультацию квалифицированного врача. Назначение и коррекция медикаментов при двойном диагнозе должны производиться только специалистом, имеющим опыт лечения коморбидных состояний. Самолечение недопустимо.
Похожие услуги клиники
Лечение алкогольной зависимости во Львове.
Комплексное лечение алкоголизма на основе сопутствующих психических расстройств.
Психотерапия при зависимостях
КПТ, мотивационное интервьюирование, ДПТ и EMDR для двойного диагноза.
Реабилитация алкозависимых
Долговременная программа восстановления с поддержкой психического здоровья.
Полезные статьи
Когнитивно-поведенческая терапия в коррекции мышления зависимого человека
Как КПТ помогает изменить деструктивные шаблоны мышления при зависимости и сопутствующих расстройствах.
7 ключевых стратегий предотвращения рецидива после реабилитации
Проверены методы поддержания трезвости, включая работу с эмоциональными триггерами.
Страх перед абстинентным синдромом
Почему страх перед отменой мешает обратиться за помощью и как ее преодолеть.
Интегрированное лечение двойного диагноза под контролем опытных специалистов
Наркологическая клиника «Пульс» во Львове – одновременное лечение алкоголизма и сопутствующих психических расстройств.
Мы предлагаем:
- Комплексная наркологическая и психиатрическая диагностика
- Безопасную детоксикацию с учетом психического состояния
- Подбор медикаментов без риска перекрестной зависимости
- Доказательная психотерапия: КПТ, ДПТ, EMDR, мотивационное интервьюирование
- Полная анонимность и конфиденциальность
📍 Адрес: г. Львов, улица Гринченко, 5
📞 Телефон: (067) 103-33-53 (круглосуточно)
ПозвонитьИли перейдите на наш сайт narco-help-puls.com
Источники и полезные ссылки
-
NIDA (National Institute on Drug Abuse) — Common Comorbidities with Substance Use Disorders Research Report
https://nida.nih.gov/publications/research-reports/common-comorbidities-substance-use-disorders/ -
SAMHSA — TIP 42: Substance Use Treatment for Persons With Co-Occurring Disorders
https://store.samhsa.gov/product/tip-42-substance-use-treatment-persons-co-occurring-disorders/ -
The Lancet Psychiatry — Integrated treatment for dual disorders: a review
https://pubmed.ncbi.nlm.nih.gov/31285092/
